高齢者介護及び看取りの大雑把な概算です。とりあえず根拠とする数値は現厚労省老健局長である宮島俊彦氏が、厚生労働省審議官であった時の発言で2007.10.15付神戸新7面の「争論」に掲載されていたものです。たぶん記事のさらにネタモトは共同通信じゃないかと見ています。
- 約50年前までは自宅で亡くなる人が全死亡者の約八割を占めていたが、今は逆に約八割が病院や診療所でなくなっている。
- 現在、一年間に亡くなる人は百万人程度だが、団塊の世代(一九四七−四九年生まれ)が二十年後に亡くなると推定すると、死亡者は約170万人になる見通しだ
厚労省審議官の肩書きで話されていますから、数値的なものは信頼置けると言うか、厚労省はそういう試算で医療政策を進めているぐらいには判断しても良いかと存じます。ここの数値を整理しておくと、
| * | 現在(2007年時点) | 20年後(2027年頃) |
| 年間死亡数 | 100万人 | 170万人 |
| 施設死亡 | 80万人 | ? |
| 在宅死亡 | 20万人 | ? |
解説するまでもないですが、厚労省は増大する死亡に対して施設死亡で対応する気はありません。その理由は
-
建前:国民は在宅死を希望している
本音:医療費削減
−病院を追い出される患者も出る?
「計画では、介護保険の療養病床約十三万床と医療保険の療養病床約二十五万床を六年かけて再編し、医療保険の十五万床に集約する。その際、療養病床は老人保健施設などに転換するので、患者が追い出されることは考えられない」
一見「なるほど」にも見えますが、よく読むと療養病床削減分が介護施設に転換されるだけで、施設死亡のキャパシティは現在の水準に留めるとしています。さらにここもマジックがあって、施設介護3施設(療養病床、老健、特別養護老人ホーム)と病院の療養病床では対応能力にかなり差があります。一般病床と療養病床でも差があるのですが、療養病床と介護施設でも差があります。どういう事かと言えば、
-
土壇場で一般病床に駆け込む率が違う
- 「療養病床の医師は1万人いるが、なぜ子どもや妊産婦を診てくれないのか」
- 「療養病床では病状が急変すると一般病床に送るという。それで病院なのか。病院という名前はやめてほしい」
療養病床削減計画も変遷があって、25万床を6年で15万床に削減できそうにはありませんが、これからも時間をかけての削減は行われるでしょうし、少なくとも拡大の方針はありません。もう一つ、一般病床も削減方針が真綿で首を絞めるように行われています。厚労省的には半減程度を最終目標にしているようですが、一般病床も拡大の方針はありません。
今日は大雑把な概算ですが、20年後と言う視点で考えると、現在の既存の施設(病院、施設介護3施設)での施設死亡受け入れ能力は死亡数170万人時代になっても現在と余り変わらないの予想は立ちます。そうなれば、
| * | 現在(2007年時点) | 20年後(2027年頃) |
| 年間死亡数 | 100万人 | 170万人 |
| 施設死亡 | 80万人 | 80万人 |
| 在宅死亡 | 20万人 | 90万人 |
こうなる予想を立てることができます。表では在宅死亡90万人としていますが、丸めて100万人時代と言っても良いかもしれません。厚労省が在宅死亡に熱心なのも説明の必要もありません。先日紹介した「総合診療医 = 在宅医」構想もその一環です。
さてなんですが、厚労省の建前である「国民は在宅死亡を希望している」ですが、アンケートのマジックで嘘とは言えません。たとえば現在ある程度以上で健康な人に「施設死亡と在宅死亡のどちらを希望するか」と調査すれば在宅死亡が多くとも不思議ありません。問題は死ぬ本人がそう希望したとしても、死ぬ人を介護する側の意見はどうかです。
在宅死と言っても急死に近いものならともかく、数ヶ月から数年にわたる闘病生活の末には幾らでもありえます。その間の介護も含めて在宅死を希望するかとなれば本音は当然のように変わってきます。実際に始まればなおさらかと存じます。とは言え既存施設(病院、施設介護3施設)は政策的に抑制から削減になるような状態です。
ここでなんですが在宅死亡100万人としましたが、この言葉は正確ではありません。より厳密には既存施設(病院、施設介護3施設)外死亡100万人です。厚労省も100万人を丸ごと在宅死亡にしようとまでは「どうやら」言っておりません。これも2007年の宮島氏発言なのですが、
受け皿として、老人保健施設などの介護施設だけではなく、有料老人ホームやケアハウス、安い高齢者賃貸住宅などに入ってもらい、外から在宅医療や介護サービスを利用できるようにする
言葉を額面通りに受け取ると、既存施設(病院、施設介護3施設)外死亡100万人の受け皿は、
- 有料老人ホーム
- ケアハウス
- 安い高齢者賃貸住宅
- 自宅
高齢者向けに関する施設を、日本の法律では、一般に老人ホームといっています。さらに有料老人ホームと老人福祉施設に分かれています。
老人ホームのうちで老人福祉施設とは、
老人福祉施設とは、老人デイサービスセンター、老人短期入所施設、養護老人ホーム、特別養護老人ホーム、軽費老人ホーム、老人福祉センター、老人介護支援センターをいっています。
次に宮島氏のあげた有料老人ホームですが、
有料老人ホームとは、上記のような老人福祉施設や認知症対応型老人共同生活援助事業を行う住居、厚生労働省令で定める施設でないもの等を意味します。
この事は、老人福祉法第29条でも決められている規定です。
ゴメンナサイ、判ったような判らない分類がたくさんあります。ほいじゃケアハウスってなんだになるのですが、
ケアハウスは、簡単に定義すると「60才以上の自立した方を対象とした、食事・入浴付きの老人マンション」です。軽費老人ホームのA型と似た在宅福祉サービスですが実は自立した方が入る60歳以上のケアハウスと、要介護のものが入る65歳以上のケアハウスがあります。
ケアハウスも、軽費老人ホームの一種で、入所の際には、入浴や排泄、洗濯など、日常生活を行うことが出来るが身体機能が低下しつつあり、自立した生活が心配な高齢者に利用してもらう為の施設です。
どうもなんですが宮島氏のあげた「有料老人ホーム」と「ケアハウス」ですが、具体的に指す物としては、
これぐらいの趣旨ではないかと考えられます。ほいじゃ安い高齢者賃貸住宅とはなんぞやですが、高齢者住宅財団に、平成23年10月20日に、「高齢者の居住の安定確保に関する法律」の改正法が施行されたことにより、「高齢者円滑入居賃貸住宅(高円賃)」「高齢者専用賃貸住宅(高専賃)」の制度は廃止となりました。
ありゃりゃ、去年の10月に廃止になったようです。たぶん改正法に関する報道資料がこれだと思うのですが、一部だけ引用しておきます。
高齢者の居住の安定を確保するため、バリアフリー構造等を有し、介護・医療と連携して、高齢者を支援するサービスを提供する「サービス付き高齢者向け住宅」の登録制度の創設等を行う。
詳しくない分野なので誤りがあれば申し訳ないのですが、改正前の高齢者賃貸住宅とは「高齢者の入居を拒まない賃貸住宅」であったようで、これが改正後はサービスの設置が義務づけられたぐらいに解釈すれば良いのでしょうか。それとも力点は「登録制度」の方なのでしょうか。御存知の方はコメントと解説下さい。
方針として既存施設(病院、施設介護3施設)以外にもメニューがあります。上で挙げた以外にも認知症のためのグループホームも含まれてくるはずです。ただなんですが公的扶助が加わるものは規模の制限があります。たとえばグループホームに関しては元法学部生様より、
理論上は、グループホーム開設は認可制では無く届け出制なんですが、グループホーム開設の届け出は受理しないわけにはいかなくても、介護計画の枠を超えているなら介護保険指定申請に対して自治体が適用指定をしなくてもよいので、たしかに事実上は自治体による認可制に近い状態にあります。
これも「おそらく」で申し訳ありませんが、老人福祉施設に関係するもののケアの財源は介護保険であり、介護保険の財政がこれまた苦しいのも周知のことですから、作るとしても必要人数に応じてではなく、予算の範囲内でになるんじゃないかと思っています。今日のエントリーの趣旨で言えば、増大する死亡者を施設死亡として受け皿にするにはかなり不足しているです。
だから厚労省も口を開けば「在宅、在宅」としか言わないと考えれば整合性は取れます。ただいくら在宅といわれても本音で困る人はたくさんおられるかと思います。資産が豊富にあれば有料老人ホームの豪華版でも利用すれば良いですが、そういうところを余裕で利用できる層は必然として限られます。利用できない層は運良く公的施設に潜り込めるか、在宅しか選択が無い事になりそうとは思います。ここらあたりを図にしておくと、
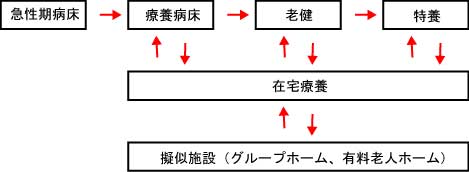 |
図で書けば循環しているようにも見えますが、在宅以外の施設の拡充は抑制方針です。循環は死亡数の増加と共に在宅に蓄積される事になります。厚労省もそういう計算だと推測していますが、介護する方も苦しいのが実情です。これは当直明け様のコメントですが、
他のサイトで在宅医療をされているある先生からのレスで究極の低コスト在宅医療を経験された書き込みがありました。
>一方で、施設介護では保証されている「最低基準」がない世界でもあります
つまり、食事が毎日3回提供されなくてもよい、オムツが頻繁に交換されなくても良い、きちんと空調が利いていなくても良い、お風呂は入らないくても良い・・・・という世界でもあります
施設に入るお金がないから、在宅で看られている方も少なくないのが現実です
家具類が一切何もない部屋、床にしかれた青いビニールシートにゴロ寝、菓子パンだけ与えられている、という光景にも出会いました
これからこの手の「在宅療養」はもっと増えるだろうと思います
これは読みようによっては恐ろしい事が書いてあります。施設介護であれば決められた基準のサービスは行われますし、それを下回れば利用者からの苦情が出ます。いわゆるビジネスの世界になるのですが、在宅となるとそういう基準は存在しません。余裕がふんだんにあれば施設以上の手厚い介護が施す事が出来る一方で、トコトンまで手を抜くのも問題にすらされないです。家族の問題に帰結するからです。
当直明け様が示した例は極端かもしれませんが、そういう例が死亡数が増えると共に絶対数も比率も増えないとは誰も言えないかと思います。家族と言っても少子化の時代です。一人っ子同士の結婚なら最悪4人の在宅介護、在宅死亡を経験するかもしれないと言う事です。そういう時代になれば厚労省のスローガンの「家族に見守られての穏やかな死」みたいなメルヘンは少なくなるだろうです。
もう一つの問題は共働き家庭です。今どき共働きなんてごく普通のスタイルです。さらに言えば家計は二人が働く事によって成立します。しかし1人が介護に専念せざるを得なくなれば経済力は片肺状態になります。いくら自分たちの親でもそういう状態は回避したいと考えるのは人情です。
しかし老人福祉施設を始めとする公的施設は年とともに入りにくくなります。あぶれたらあきらめるかと言えば、そうとは限りません。それでもなんとかと考えるのが普通です。そういう社会的要求が強いところには需要が生まれます。認可施設以外の無認可(無届け)施設のビジネスが成長する余地が生まれます。図にすれば、
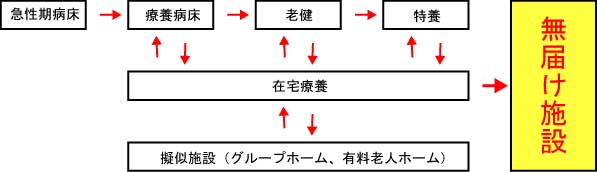 |
この無届け施設のビジネスモデルですが、利用料金の目安は年金が基本になると見ます。だってカネがあるのなら優良高級老人ホームなりを選択すれば良いのですから、親の年金プラスアルファぐらいで利用できれば、需要は高まります。ただし施設介護のレベルや質は利用料金に比例します。安価なところほどサービスの質も低下すると言う事です。
無届けでも公的施設に近いレベルのサービスを提供するところもあるかもしれませんが、とりあえず死なない程度に預かるだけのところも必然として出てきます。まあ、こういう傾向も100万人時代になれば必要悪ビジネスとして花開くとしても良さそうな気はします。
最後ケースはある意味一番深刻なモデルです。有病者、それもある程度以上で重病なものです。重病といいながら病状さえ安定すれば病院に居座る事が出来ない時代になっています。重病の程度や運ももあって施設介護3施設に潜り込めればまだしもですが、行き場がなければ在宅です。そういう状態であれば老人福祉施設も有料老人ホームも引き受けてくれません。おそらく無届け施設も引き受けてくれません。
在宅以外に逃げ場なくなればどうなるかですが・・・前にドクター・キリコの話を持ち出しましたが、もうありえない話と言えなくなると思います。
医療関係者には基本的な疑問が常にあります。僻地外科医様のコメントを紹介しておきます。
しっかし、厚労省もいつまで在宅診療への誘導とかやる気なんでしょうねぇ。..
そんなもんで医療・介護のトータルコストを下げれないことなんて明白なのに。単純労働力比較で考えても在宅で1人もしくは2人の高齢者を介護するより、高齢者を1箇所にまとめて介護する方が圧倒的にローコストかつ低マンパワーで充実した介護を提供出来ます。
まして、これから少子高齢化社会となると在宅介護では就労可能年齢の人間をたった一人の高齢者に貼り付けにすることになりますから、労働力のロスにもなります。まともに考えるなら高齢者介護施設をうんと充実させてそちらにマンパワーを十分配置したほうが在宅介護・在宅診療でやるよりよほどローコストで充実した診療体制を構築出来るのに。
在宅診療なんて十分な診療体制を構築するつもりなら本来贅沢の極みなんですよ。
食事に置き換えればすごく分かりやすくなりますが、出張料理人が家まで出かけていって料理するのと、レストランで料理するのでは同じレベルの料理ならレストランだと出張料理の1/10以下のコストで出来ます。
これは読み替えれば在宅医療、在宅死亡路線がどこかで破綻を来たす可能性が十分にあるとの見方とも言えます。いずれにしても死亡者数170万人時代は自分の死亡時期にモロに被りそうなので憂鬱です。家にKCLか(あれは血管痛がたまらんか)、筋弛緩剤でも秘蔵しておこうかな。余力があれば自分で打てますし、余力がなければ家族に「いつでも」の選択枝を与えるために・・・。